SEKSUALNO PRENOSIVE INFEKCIJE – SPI
U današnje vreme više ne govorimo o seksualno prenosivim „bolestima“, jer je većina njih izlečiva. Seksualno prenosive infekcije mogu biti virusne, bakterijske ili parazitske. Gljivične infekcije nisu primarno seksualno prenosive, ali se mogu preneti seksualnim kontaktom sa jednog partnera na drugog.
Koje su najčešće SPI?
Nekada su najčešće seksualno prenosive bolesti bile sifilis i gonoreja i bile su neizlečive pre pronalska antibiotika kojima se one danas efikasno leče.
Danas su najčešće infekcije: HPV – humani papiloma virusi, genitalni herpes i hlamidija.
Kako se mogu zaraziti ovim infekcijama?
Seksualno prenosive infekcije se prvenstveno prenose seksualnim kontaktom – vaginalnim, oralnim ili analnim odnosom. Neke od ovih infekcija se mogu preneti i dodirom kože, a neke se prenose telesnim tečnostima, špricevima i preko krvi – hepatitis B, C i HIV koje se seksualnim odnosom takođe mogu preneti ukoliko postoje neke povrede kože i sluzokože ako genitalne regije. Neke SPI se mogu preneti na bebu još dok je u materici , tokom porođaja ili dojenjem.
Da li postoji neka efikasna zaštita od SPI?
Kondom nije apsolutna zaštita od seksualno prenosivih infekcija. On je dobra zaštita od infekcija HIV-a, hepatitisa B i C ako se koristi stalno, pri svakom odnosu, od početka do kraja seksualnog odnosa. Sve ostale bakterije i virusi se mogu preneti i pored korišćenja kondoma, ali je svakako u tom slučaju mogućnost za njihov prenos smanjena. Ukoliko žena češće menja partnere, potrebno je da uvek koristi kondom (a istovremeno može koristiti i pilule ili spiralu) . Obostrano monogamna veza uveliko smanjuje mogućnost zaražavanja seksualno prenosivim infekcijama. Redovne kontrole ginekologa i testiranja na infekcije u slučajevima kada postoji verovatnoća zaražavanja se svakako preporučuju, da bi se uzročnici otkrili na vreme i tako sprečile moguće posledice. Vakcinisanje dečaka i devojčica u ranim uzrastima protiv nekih najčešćih tipova HPV je dobar vid primarne prevencije ove infekcije.
Kako da znam da li imam infekciju?
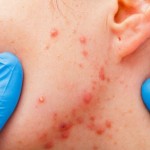
Najčešći simptom infekcije je promenjen vaginalni sekret (količina, boja, miris, gustina…), ali nekada ne mora biti nijednog simptoma, a da bris pokaže infekciju. Takođe, veća količina sekreta ne mora značiti da postoji infekcija. Ostali mogući simptomi SPI su : plikovi, ranice ili izrasline na koži i sluzokoži, svrab,peckanje, crvenilo, bol u donjem delu trbuha, tegobe pri mokrenju (otežano mokrenje, pečenje pri mokrenju), bol prilikom seksualnog odnosa, povišena telesna temperatura
Neke infekcije ne daju nikakve simptome napr. infekcija grlića HPV virusima, dok neke retko daju simptome, napr. hlamidija, miko i ureaplazma i zato je važno ići na redovne ginekološke kontrole.
Testiranje na SPI treba da rade oni koji imaju neke simptome, ako je partner zaražen ili ima simptome, ako žena ima više seksualnih partnera, ako je imala novog partnera u poslednja 3 meseca ili partnera koji ima ili je imao puno seksualnih partnera ili partnera koji mnogo putuje ili živi na drugom mestu. Osoba koja se leči treba da obavesti skorašnje partnere da se testiraju i eventualno leče. Seksualne odnose treba izbegavati dok se oba partnera ne izleče. Ponekad test treba ponoviti, jer se uzročnici ne pojave na prvim testovima.
HPV Najčešća seksualno prenosiva infekcija u današnje vreme je infekcija humanim papiloma virusima (HPV) kojih ima oko 100 vrsta. Označavaju se kao tipovi, po brojevima, a oko 40 tipova mogu izazvati promene na polnim organima žene (češće) i muškarca (ređe). Svako ko je imao seksualne odnose, imao je u nekom momentu i neki od ovih tipova, bez obzira na korišćenje kondoma koji nije dovoljna zaštita od ove infekcije. Većina ovih virusa se „naseli“ samo na kratko vreme, negde na površini polnih organa (grlić, vagina, penis, koža oko polnih organa…) i za kratko vreme se sami „izbace“ odatle. Većina ovih infekcija protiču bez ikakvih simptoma koje bi devojka ili mladić mogli osetiti, osim kondiloma, šiljatih bradavica koje se vide . Najpodmuklije su infekcije grlića materice izazvane nekim od „agresivnijh“ tipova kojih ima oko 15 ili čak i više , jer oni mogu duže da ostanu na površini grlića, pa vremenom prvo ulaze u površne ćelije i izmene ih, a onda počnu da prodiru dalje. Ovaj proces može duže da traje, a lako se otkrije uzimanjem Papa brisa, kolposkopijom i testom na HPV tipove. Ukoliko infekcija visoko rizičnim tipovima HPV traje duže, neotkrivena, posle nekoliko godina (ponekad i kraće), može da dovede do karcinoma grlića materice. Ako se otkrije na vreme, lako , jednostavno i efikasno se rešava. Zato treba ići redovno na kontrole kod ginekologa, čak i ako žena nema nikakve tegobe i ako je vakcinisana protiv HPV!
Šta treba da znam o vakcini protiv HPV
Postoji nekoliko vrsta vakcina koje štite od dva, četiri ili devet tipova HPVirusa. Vakcina je potpuno bezopasna, a štiti od najčešćih visokorizičnih tipova HPV koji uzrokuju karcinom grlića materice ( HPV tipovi 16,18. se nađu u oko 70 % karcinoma gerlića materice.) i onih koji uzrokuju kondilome -šiljate bradavice polnih organa ( HPV tipovi 6 i 11). U mnogim zemljama vakcinacija devojčica je rutinska na uzrastu od oko 12 godina, a neke zemlje vakcinišu i dečake. Kod nas još uvek nema organizovane vakcinacije protiv HPV, ali se vakcina može nabaviti posredstvom ginekologa. Radi se o tri ili dve doze koje se daju u razmaku od 1 i 6 meseci. Najbolje je primiti vakcinu pre početka seksualnih odnosa, ali se devojka može i kasnije vakcinisati.
Genitalni herpes je izazvan virusom koji se zove Herpes simplex virus, a postoje dva tipa. HSV tip 1 (češće izaziva groznice na licu oko usana i nosa) i HSV tip 2 (češće izaziva „groznice“ na koži oko polnih organa), ali oba mogu izazvati promenu i na licu i na polnim organima. Takođe se mogu pojaviti u vagini i na vratu materice ili u mokraćnoj cevi kod oba pola i u završnom delu debelog creva. Ova infekcija se ispoljava sitnim plikoviima na polnim organima žene i muškarca koji posle nekoliko dana prskaju, a zatim počnu da se stvaraju krastice. Ovo traje oko 7 dana i praćeno je svrabom u tom predelu i bolovima koji su obično kao probadanja, a može se osetiti i zamor . Prva infekcija ume da bude praćena povišenom telesnom temperaturom. Posle oko 7-14 dana virusi se povlače duž lokalnih nerava u nervne čvoriće – ganglije i tu ostaju. Tada nastaje latentni period – bez simptoma. Manifestacija će se periodično ponavljati, kod nekog češće, kod nekog ređe, u zavisnosti od raznih faktora, najviše od otpornosti organizma. Problem u trudnoći za bebu može nastati jedino ako je žena prvi put zaražena tokom trudnoće. Beba se može zaraziti prolaskom kroz porođajni kanal ako žena ima promene u momentu porođaja, pa će u tom slučaju biti urađen carski rez. Lečenje je samo simptomatsko –ublažavanje bolova i svraba antivirusnim lekovima i kremama
Hlamidija za razliku od drugih bakterija, nije otporna u spoljnoj sredini i živi samo u ćelijama , pa je tako zaražavanje moguće samo direktnim seksualnim kontaktom. Ima ih više vrsta, a Chlamydia trachomatis može zaraziti ćelije sluzokože genitalnog i urinarnog trakta i žene i muškarca. Oko 70% zaraženih nema nikakve simptome infekcije, Simptomi su, čak i ako ih ima, nespecifični – pojačan vaginalni sekret i osećaj pečenja, žarenja pri mokrenju., bol pri seksualnom odnosu. Hlamidije mogu da izazovu upalu grlića materice, jajovoda i jajnika, a ako se ne leče, mogu dovesti do teže infekcije u maloj karlci, koja se zove pelvična inflamatorna bolest (PIB). Ovo može rezultirati začepljenjem jajovoda koji neće moći da prenesu jajnu ćeliju i sprematozoide, pa žena neće moći da zatrudni spontano. Dijagnoza se postavlja analizom brisa grlića materice žene i mokraćovoda muškarca ili iz urina specijalnim metodama. Leči se antibioticima.
Mikoplazma i ureaplazma – slično hlamidijama i ove bakterije žive samo unutar ćelija, najčešće sluzokože vagine ili uretre (i muškarca i žene). Ne zna se tačno njihov značaj, ne daju karakteristične simptome. Leče se antibioticima.
Stidne vaši i šuga se takođe ubrajaju u SPI
OSTALE INFEKCIJE
Bakterijske infekcije polnih organa
U vagini , kao i u i na celom našem telu, nalazi se mnoštvo raznih bakterija koje „žive u miru“. U vagini preovladavju laktobacili koji su „dobre“ bakterije. Međutim, nekad se ta ravnoteža poremeti, padom otpornosti organizma, prodorom loših bakterija u većem broju spolja ili iznutra – iz debelog creva, iz mokraćne bešike, pa dolazi do upale koja može zahvatiti vaginu, kožu spoljnih polnih organa, grlić, a može preći i na matericu, jajnike i jajovode. Najčešće vaginalne infekcije su izazvane E.coli, a tu se mogu naći i streptokoke, proteus, klebsiela i druge. E.coli je bakterija koja živi u crevima i lako dospeva u vaginu spolja ili iznutra, a isto tako može ući i u mokraćnu bešiku i izazvati cistitis. Simptomi su obično promena karakteristika vaginalnog sekreta, crvenilo, svrab, peckanje, ali nekada simptomi ne budu izraženi. Bakterijske infekcije vagine obično protiču bez većih tegoba i lako se leče vaginaletama, koža i sluzokoža odgovarajućim kremama, a u slučaju širenja infekcije, uzimaju se i antibiotici.
Bakterijske vaginoze su upale vaginalne sluzokože kompleksom od nekoliko anaerobnih bakterija, od kojih je dominantna Gardnerella vaginalis. Simptomi: pojačan, zelenkast, penušav sekret, neprijatnog mirisa. Mogući simptomi: svrab, peckanje, neprijatnost. U trudnoći one mogu biti štetne. Lako se leče vaginaletama, po potrebi antibioticima, ali mogu ponovo da se javljaju.
Gljivične infekcije su posledica preteranog rasta gljivica, kandide, koje mogu biti i inače prisutne u vagini u malom broju. Uzročnik je Candida…najčešće albicans, ali mogu biti i drugi sojevi (glabrata, cribiformis…) Simptomi su – crvenilo, svrab, gust, beo sekret, vaginalna iritacija prilikom seksualnog odnosa kod žena. Muškarci ređe imaju tegobe – crvenilo glansa, osećaj peckanja, svrab. Ponekad je infekcija prisutna i bez simptoma. Lečenje je jednostavno, ali su neke žene sklonije ovim infekcijama koje se kod njih ponavljaju češće ili ređe. Ove infekcije se jave češće kad opadne imunitet organizma, u trudnoći, prilikom uzimanja antibiotika i ponekad pri uzimanju kontraceptivnih tableta, zbog promene kiselosti vagine. Gljivične infekcije se mogu javiti u svim vlažnim delovima tela, naročito u crevima, što daje tegobe u vidu bolova u trbuhu i nadimanja i tegoba s varenjem. Lečenje – obično su dovoljne samo vaginalete, vaginalni probiotik , a ponekad se daje oralno antimikotik. Nije potrebno menjati ishranu zbog vaginalne kandide, jer ona obilčno nema nikakve veze sa crevnom. Crevna kandida se leči samo u slučaju tegoba. Jednom izlečena gljivična infekcija ne znači da se neće opet pojaviti.